Антиагреганты – обязательный компонент лечения стенокардии напряжения II – IV функциональных классов и постинфарктного кардиосклероза. Это объясняется их механизмом действия. Представляем вашему вниманию список препаратов-антиагрегантов.
Ишемическая болезнь сердца сопровождается образованием на стенках артерий атеросклеротических бляшек. Если поверхность такой бляшки повреждается, на ней оседают клетки крови – тромбоциты, закрывающие образовавшийся дефект. При этом из тромбоцитов выделяются биологически активные вещества, стимулирующие дальнейшее оседание этих клеток на бляшке и образование их скоплений – тромбоцитарных агрегатов. Агрегаты разносятся по коронарным сосудам, приводя к их закупорке. В результате возникает нестабильная стенокардия или инфаркт миокарда.
Антиагреганты блокируют биохимические реакции, приводящие к образованию тромбоцитарных агрегатов. Тем самым они предупреждают развитие нестабильной стенокардии и инфаркта миокарда.
В современной кардиологии применяются следующие антиагреганты:
- Ацетилсалициловая кислота (Аспирин, Тромбо-асс, КардиАск, Плидол, Тромбопол);
- Дипиридамол (Курантил, Парседил, Тромбонил);
- Клопидогрел (Зилт, Плавикс);
- Тиклопидин (Аклотин, Тагрен, Тиклид, Тикло);
- Ламифибан;
- Тирофибан (Агростат);
- Эптифибатид (Интегрилин);
- Абциксимаб (РеоПро).
Существуют и готовые комбинации этих препаратов, например, Агренокс (дипиридамол + ацетилсалициловая кислота).

Аспирин назначается для первичной профилактики инфаркта миокарда при стенокардии напряжения II – IV функциональных классов, а также для предупреждения повторного инфаркта после уже перенесенного заболевания. Он используется после операций на сердце и сосудах для профилактики тромбоэмболических осложнений. Эффект после приема возникает в течение 30 минут.
Назначается препарат в виде таблеток по 100 или 325 мг длительно.
Побочные эффекты включают тошноту, рвоту, боли в животе, иногда – язвенное поражение слизистой желудка. Если у пациента исходно имелась язвенная болезнь желудка, при использовании ацетилсалициловой кислоты вероятно развитие желудочного кровотечения. Длительный прием может сопровождаться головокружением, головной болью или другими нарушениями функции нервной системы. В редких случаях возникает угнетение системы кроветворения, кровоточивость, поражение почек и аллергические реакции.
Ацетилсалициловая кислота противопоказана при эрозиях и язвах желудочно-кишечного тракта, непереносимости нестероидных противовоспалительных средств, почечной или печеночной недостаточности, некоторых болезнях крови, гиповитаминозе К. Противопоказанием является беременность, лактация и возраст младше 15 лет.
С осторожностью необходимо назначать ацетилсалициловую кислоту при бронхиальной астме и других аллергических заболеваниях.
При использовании ацетилсалициловой кислоты в малых дозах побочные эффекты ее выражены незначительно. Еще более безопасно применение препарата в микрокристаллизованных формах («Колфарит»).

Дипиридамол назначают преимущественно при заболеваниях сосудов головного мозга для профилактики инсульта. Он показан также после операций на сосудах. При ишемической болезни сердца препарат обычно не используется, так как при расширении коронарных сосудов развивается «феномен обкрадывания» — ухудшение кровоснабжения пораженных участков миокарда за счет улучшения кровотока в здоровых тканях сердца.
Препарат применяют длительно, натощак, суточную дозу делят на 3 – 4 приема.
Дипиридамол применяют и внутривенно, во время проведения стресс-эхокардиографии.
Побочные эффекты включают диспепсию, покраснение кожи лица, головную боль, аллергические реакции, мышечные боли, снижение артериального давления и учащение сердцебиения. Дипиридамол не вызывает образование язв в желудочно-кишечном тракте.
Препарат не используется при нестабильной стенокардии и остром инфаркте миокарда.
Тиклопидин, в отличие от ацетилсалициловой кислоты, не влияет на активность циклооксигеназы. Он блокирует активность тромбоцитарных рецепторов, отвечающих за связывание тромбоцитов с фибриногеном и фибрином, в результате чего значительно уменьшается интенсивность тромбообразования. Антиагрегантный эффект наступает позднее, чем после приема ацетилсалициловой кислоты, но он более выражен.
Препарат назначается для профилактики тромбозов при атеросклерозе сосудов нижних конечностей. 
Препарат назначают внутрь во время еды два раза в день.
Побочные эффекты: диспепсия (нарушение пищеварения), аллергические реакции, головокружение, нарушение функции печени. В редких случаях возможно появление кровоточивости, лейкопении или агранулоцитоза. Во время приема лекарства необходимо регулярно контролировать функцию печени. Тиклопидин нельзя принимать вместе с антикоагулянтами.
Лекарство нельзя принимать во время беременности и лактации, болезнях печени, геморрагическом инсульте, высоком риске кровотечения при язвенной болезни желудка и 12-перстной кишки.
Препарат необратимо блокирует агрегацию тромбоцитов, предотвращая осложнения атеросклероза коронарных сосудов. Его назначают после перенесенного инфаркта миокарда, а также после операций на коронарных сосудах. Клопидогрел более эффективно, чем ацетилсалициловая кислота, предупреждает инфаркт миокарда, инсульт и внезапную коронарную смерть у больных с ишемической болезнью сердца.
Препарат назначается внутрь один раз в день независимо от приема пищи.
Противопоказания и побочные эффекты препарата те же, что у тиклопидина. Однако клопидогрел реже оказывает неблагоприятное воздействие на костный мозг с развитием лейкопении или агранулоцитоза. Препарат не назначают детям до 18 лет.

Эти препараты вводятся внутривенно при остром коронарном синдроме, а также во время чрезкожной транслюминальной коронарной ангиопластики.
Побочные эффекты включают развитие кровоточивости и тромбоцитопению.
Противопоказания: кровотечения, аневризмы сосудов и сердца, значительная артериальная гипертензия, тромбоцитопения, печеночная или почечная недостаточность, беременность и лактация.
Это современный антиагрегант, являющийся синтетическим антителом к тромбоцитарным IIb/IIIa рецепторам, отвечающим за их связывание с фибриногеном и другими адгезивными молекулами. Препарат вызывает выраженный антитромботический эффект.
Действие препарата при внутривенном введении наступает очень быстро, но длится недолго. Его используют в виде инфузии совместно с гепарином и ацетилсалициловой кислотой при остром коронарном синдроме и операциях на коронарных сосудах.
Противопоказания и побочные эффекты препарата те же, что и у блокаторов IIb/IIIa рецепторов тромбоцитов.
источник
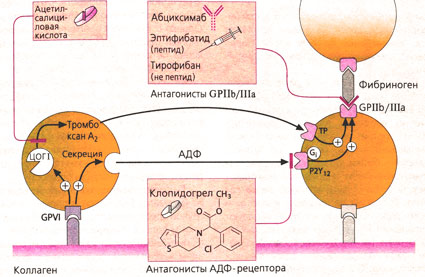
Коллаген, тромбин, АДФ и тромбоксан А2 являются важнейшими медиаторами, осуществляющими активацию и агрегацию тромбоцитов. Первый важный этап активации тромбоцитов происходит через прямой контакт с коллагеном, который может связываться с различными белками на мембранах тромбоцитов. Гликопротеин GP IV является важнейшим «коллагеновым рецептором» в мембране тромбоцитов. Активация вызывает изменение формы тромбоцитов и влияет на секрецию веществ, накапливаемых во внутриклеточных гранулах (например, АДФ, серотонин). Кроме того, GP IV стимулирует циклооксигеназу (ЦОГ-1), в результате из арахидоновой кислоты образуется и высвобождается тромбоксан А2.
Способность тромбоцитов к агрегации можно уменьшить при помощи различных фармакологических средств: ацетилсалициловая кислота (АСК) блокирует опосредованный ЦОГ-1 синтез тромбоксана. Низкие суточные дозы АСК (75-100 мг) достаточны для развития данного эффекта. Показаниями к применению являются: профилактика повторного инфаркта миокарда и ишемия мозга. Побочные эффекты: нельзя исключить повреждения слизистой желудка или провокации приступов бронхиальной астмы.
Альтернативой аспирина являются антагонисты АДФ-рецептора тиклопидин или клопидогрел, применяемые также перорально. Подобно АСК эти препараты тормозят тромбообразование. Под действием цитохрома Р450 оба препарата из неактивной формы превращаются в печени в активные метаболиты, которые ковалентно связываются с субъединицей P2Y12 АДФ-рецептора тромбоцита. Вызванная АДФ агрегация тромбоцитов сокращает продолжительность жизни тромбоцитов (примерно 7-10 суг). Тиклопидин вызывает тяжелые побочные явления: нейтропению, тромбоцитолению. Клопидогрел переносится лучше.
Антагонисты интегрина GP НЬ/Ша. Эти препараты применяются только парентерально в стационаре, в том числе для перкуторной баллонной дилатации коронарных сосудов при стенокардии. Они блокируют фибриноген-связывающий белок и препятствуют образованию тромбоцитарно-фибриновой сети. Поскольку абциксимаб долго удерживается на GP НЬ/Ша, его действие длится 24-28 ч после приема, пока снова не будет возможна агрегация тромбоцитов. Эффект эптифибатида и тирофибана длится в течение более короткого времени. Так как GPIIb/llla-антагонисты тормозят активацию тромбоцитов, при терапии возникает опасность кровотечения.
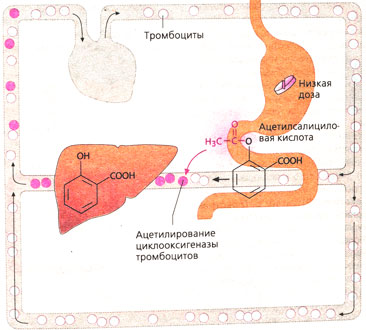
АСК препятствует агрегации тромбоцитов посредством ацетилирования и ингибирования циклооксигеназы (ЦОГ) (Б). Эта реакция очень специфична: необратимое ацетилирвоание фермента в крови происходит в зоне чревного нерва, т. е. до попадания в печень. Поскольку АСК подвергается пресистемному деацетилированию, то она не воздействует на ЦОГ, локализованную на участках после прохождения печени (например, в эндотелии). Кроме того, тромбоциты не могут синтезировать ЦОГ самостоятельно, так как не имеют ядра. Поэтому воздействие АСК на них особенно сильное.
Помимо образования тромбоцитарного тромба в местах повреждения сосудов тромбоциты участвуют и в патологическом тромбообразовании при инфаркте миокарда, инсультах и тромбозах периферических сосудов. В последние годы разработаны мощные ингибиторы функции тромбоцитов. Благодаря тому что механизм действия многих веществ неодинаков, при использовании комбинации препаратов происходит суммирование или взаимное усиление их действия. Появление этих препаратов произвело революцию в кардиологии, существенно снизив риск тромбозов и повторных стенозов при проведении ангиопластики и установлении стентов.
Окисленные метаболиты арахидоновой и сходных с ней полиненасышенных жирных кислот — так называемые эйкозаноиды — оказывают большое влияние на процессы воспаления, заживления ран, на аллергические реакции и гемостаз. Блокада синтеза эйказоноидов лежит в основе действия многих анальгетиков, противовоспалительных средств и антиагрегантов.
Основной эйкозаноид, синтезируемый тромбоцитами, — тромбоксан А2, нестойкое вещество, стимулятор агрегации тромбоцитов и мощный вазоконстриктор. Аспирин блокирует его образование, ковалентно ацетилируя остаток серина вблизи активного центра циклооксигеназы, синтезирующей циклический эндопероксидный предшественник тромбоксана А2. Так как новые молекулы белков в тромбоцитах не синтезируются, это действие необратимо и сохраняется до конца жизни тромбоцитов (7—10 сут). Таким образом, повторный прием аспирина приводит к кумуляции его антиагрегантного действия. Полная инактивация циклооксигеназы тромбоцитов достигается ежедневным приемом 160 мг аспирина; при этой дозе другие эффекты препарата не проявляются. Многочисленные испытания установили, что оптимальная доза аспирина в качестве антиагреганта составляет 160—320 мг/сут (Antiplatelet Trialists’ Collaboration, 1994а; Patrono et al., 1998). Большие дозы не только не усиливают действие препарата, но могут даже его ослабить из-за ингибирования продукции простациклина, которая при меньших дозах почти не страдает. Кроме того, при этом возрастает риск осложнений, особенно кровотечений.
В качестве антиагрегантов испытывались и другие ингибиторы синтеза простагландинов, особенно ингибиторы тромбоксансинтетазы. Теоретически эти препараты лучше, так как не подавляют образование простациклина — эйкозаноида, который синтезируется эндотелием и препятствует тромбозам. Однако при этом накапливаются циклические эндопероксиды, которые сами стимулируют агрегацию тромбоцитов, снижая эффективность лечения. В целом эти средства уступают аспирину по цене, безопасности и силе действия.
Это сосудорасширяющее средство в сочетании с варфарином препятствует развитию эмболии при протезировании клапанов сердца, а в сочетании с аспирином снижает риск тромбозов при склонности к тромбообразованию. В виде монотерапии препарат малоэффективен; в ряде клинических испытаний добавление дипиридамола к аспирину не давало дополнительных преимуществ (Antiplatelet Trialists’ Collaboration, 1994а, b, с). Однако недавние исследования показали, что это сочетание снижает риск инсультов у больных с ишемическим инсультом или преходящей ишемией мозга в анамнезе (Diener et al., 1996). Недавно был выпущен комбинированный препарат, содержащий 200 мг дипиридамола длительного действия и 25 мг аспирина. Антиагрегантное действие дипиридамола основано на ингибировании фосфодиэстеразы и блокаде обратного захвата аденозина (последний, стимулируя пуриновые А2-ре-цепторы, активирует аденилатциклазу). Оба эффекта приводят к повышению внутриклеточной концентрации цАМФ в тромбоцитах. Сегодня это средство (в сочетании с варфарином) рекомендовано лишь для первичной профилактики эмболий при протезировании клапанов сердца.
Стимуляторами пуриновых рецепторов служат внеклеточные нуклеотиды. Пуриновые Р2У-рецепторы тромбоцитов относятся к суперсемейству рецепторов, сопряженных с G-белками и содержащих семь трансмембранных доменов. Р2У1-рецептор сопряжен с Gq-белком. Связывание АДФ этим рецептором вызывает расщепление ФИФ2, изменение формы и агрегацию тромбоцитов. Связывание АДФ с Р2У12-рецептором, сопряженным с Gi-белком, ингибирует аденилатциклазу, снижая содержание цАМФ. Судя по фармакологическим исследованиям, для активации тромбоцитов нужна стимуляция обоих рецепторов (Daniel et al., 1998; Jin and Kunapuli, 1998), поэтому блокада любого из них нарушает функцию тромбоцитов. Представитель тиенопиридинов тиклопидин (рис. 55.5) блокирует Р2У12-рецепторы, сопряженные с Gj-белком. По-видимому, препарат представляет собой предшественник, превращаемый микросомальными ферментами печени в еще не установленный активный метаболит. Тиклопидин обладает высокой биодоступностью и быстро всасывается. Антиагрегантное действие достигает максимума не ранее чем через 8— 11 сут после начала лечения. Поэтому в некоторых исследованиях для ускорения действия препарата использовали насыщающую дозу в 500 мг (обычная доза — по 250 мг 2 раза в сутки). Антиагрегантное действие сохраняется в течение нескольких суток после отмены препарата.
Побочные эффекты. Самые частые их них — тошнота, рвота и понос, а самый опасный — агранулоцитоз (примерно у 1 % больных); описана также тромбоцитопения. Поэтому в первые месяцы лечения нужно регулярно проводить анализы крови. Изредка встречается тромботическая тромбоцитопеническая пурпура, обычно проходящая после отмены тиклопидина (Quinn and Fitzgerald, 1999).
Показания. Тиклопидин применяют для вторичной профилактики ишемического инсульта, причем по эффективности он по меньшей мере не уступает аспирину (Patrono et al., 1998). Тиклопидин облегчает также течение нестабильной стенокардии. Так как по механизму действия он отличается от аспирина, в сочетании их действие должно суммироваться или даже усиливаться. Об этом свидетельствует очень низкий (менее 1%) риск тромбозов стента на фоне этих препаратов в первый месяц после баллонной коронарной ангиопластики с установкой стента (Leon etal., 1998).
Этот тиенопиридин близок по строению к тиклопидину, но менее токсичен. Лейкопению и тромбоцитопению он вызывает реже, хотя недавно был описан случай тромботической тромбоцитопенической пурпуры (Bennett et al., 2000). Так как этот препарат менее популярен, чем тиклопидин, а побочные эффекты редки, оценить их истинный риск сложно. Подобно тиклопидину, клопидогрель нуждается в превращении в активное вещество и начинает действовать не сразу. Средняя доза клопидогреля составляет 75 мг/сут; можно использовать насыщающую дозу в 300 мг. При вторичной профилактике инсульта препарат не уступает по эффективности аспирину, а их сочетание оказывает такое же действие, как и сочетание аспирина с тиклопидином (Quinn and Fitzgerald, 1999).
Гликопротеид Ilb/Illa (другое название — аIIbβ3-интегрин) — интегральный белок клеточной мембраны тромбоцитов. Этот димер служит рецептором для фибриногена и фактора фон Виллебранда и необходим для связывания тромбоцитов с чужеродными поверхностями и друг с другом. На неактивированных тромбоцитах участки связывания для фибриногена и фактора фон Виллебранда отсутствуют, но они формируются под действием тромбина, коллагена и тромбоксана А2. Подавление связывания с гликопротеидом IIb/IIIа препятствует агрегации тромбоцитов, вызываемой любыми факторами. Таким образом, блокаторы гликопротеида IIb/IIIа обладают сильным антиагрегант-ным действием, отличным по механизму от действия аспирина и тиенопиридинов. Из разрабатываемых препаратов пока применяются следующие три.
Этот препарат представляет собой Fab-фрагменты гуманизированных моноклональных антител к гликопротеиду IIb/IIIа. Он связывается также с рецептором витронектина (аvβ3-интегрином) на тромбоцитах, эндотелиальных и гладкомышечных клетках. Препарат с успехом применяют в сочетании с баллонной коронарной ангиопластикой при коронарном тромбозе. По данным нескольких крупных испытаний (Scarborough et al.,1999), в сочетании с аспирином и гепарином он уменьшает частоту повторных стенозов, инфаркта миокарда и летальность примерно на 50%. Т1/2 свободных Fab-фрагментов составляет примерно 30 мин, но антиагрегантное действие Fab-фрагментов, связанных с гликопротеидом IIb/IIIа, сохраняется еще в течение 18—24 ч после окончания инфузии (при измерении in vitro). Препарат вводят в дозе 0,25 мг/кг в/в струйно с последующей инфузией со скоростью 0,125 мкг/кг/мин в течение 12 ч и более. Проводятся испытания эффективности абциксимаба и при других состояниях, в частности во время тромболизиса.
Побочные эффекты. Основной побочный эффект абциксимаба — кровоточивость, а противопоказания к его применению те же, что и у тромболитиков (табл. 55.1). Риск тяжелых геморрагических осложнений, поданным разных авторов, составляет 1 — 10%, в зависимости от одновременно вводимой дозы гепарина. Примерно у 2% больных число тромбоцитов падает ниже 50 000 мкл1 (предположительно из-за появления при связывании препарата новых антигенных детерминант, к которым в организме имеются антитела). Из-за длительного последействия абциксимаба при тяжелой кровоточивости или необходимости в проведении экстренной операции больным переливают тромбоциты, что восстанавливает способность тромбоцитов к нормальной агрегации, поскольку концентрация свободного препарата в крови после окончания введения быстро падает. Некоторым больным проводился повторный курс лечения, причем снижения эффективности и аллергических реакций не наблюдалось. Использование препарата ограничивается его высокой стоимостью (одна доза — 1500 долларов).
Это циклический пептид, который блокирует на гликопротеиде IIb/IIIа участки связывания с последовательностью Apr—Гли—Асп (RGD-связывающие участки), что нарушает агрегацию тромбоцитов. Эптифибатид вводят в дозе 135—180 мкг/кг в/в струйно с последующей инфузией со скоростью 0,5—2 мкг/кг/мин в течение до 72 ч. Препарат применяют при нестабильной стенокардии и коронарной ангиопластике. В последнем случае он уменьшает риск инфаркта миокарда и летальность на 20%. Хотя прямых сравнений препаратов не проводилось, представляется, что абциксимаб действует сильнее, чем эптифибатид. Возможная причина заключается в том, что эптифибатид специфичен по отношению к гликопротеиду Ilb/IIIa и не связывается с рецептором витронектина. Действие препарата непродолжительно, агрегация тромбоцитов восстанавливается спустя 6—12 ч после окончания инфузии.
Побочные эффекты. Как и в случае с абциксимабом, основной побочный эффект — кровоточивость. В клинических испытаниях частота тяжелых кровотечений была около 10% (при назначении плацебо с гепарином — 9%). Тромбоцитопения отучалась лишь в 0,5—1% случаев.
Это непептидный низко молекулярный ингибитор гликопротеида IIb/IIIа, сходный с эптифибатидом. Тирофибан обладает непродолжительным действием, и его применяют при нестабильной стенокардии к инфаркте миокарда без патологических зубцов Q. Как и эптифибатид, тирофибан по сравнению с плацебо снижает риск инфаркта миокарда и летальность на 20%. Побочные эффекты обоих препаратов сходны. Тирофибан также специфичен по отношению к гликопротеиду IIb/IIIа и не связывается с рецептором витронектина.
В настоящее время разрабатываются еще несколько блокаторов гликопротеида IIb/IIIа lля парентерального применения, а также несколько препаратов для приема внутрь. Результаты испытаний последних пока разочаровывают. Возможно, это связано с недостаточно отработанными дозами и показаниями к назначению. Видимо, для достижения сопоставимых с абциксимабом результатов низкомолекулярные блокаторы гликопротеидаIIb/IIIа нужно комбинировать с блокаторами рецепторов витронектина. Однако применять более мощные средства нужно осторожно, так как усиление лечебного действия одновременно повышает и риск основного побочного действия — кровоточивости.
источник
Помимо простациклина, агрегацию понижают простагландины Е 1 и D, окись азота (NO), гепарин, АМФ, аденозин, антагонисты серотонина и др.
Для практических целей большое значение имеют средства, препятствующие агрегации тромбоцитов. Действуют они в следующих направлениях:
I. Угнетение активности тромбоксановой системы
1. Снижение синтеза тромбоксана
а. Ингибиторы циклооксигеназы (кислота ацетилсалициловая)
б. Ингибиторы тромбоксансинтетазы (дазоксибен)
2. Блок тромбоксановых рецепторов 1
3. Вещества смешанного действия (1б + 2; ридогрел)
II. Повышение активности простациклиновой системы
1. Средства, стимулирующие простациклиновые рецепторы (эпопростенол)
III. Средства, угнетающие связывание фибриногена с тромбоцитарными гликопротеиновыми рецепторами (GP IIb/IIIа)
1 Получен ряд блокаторов тромбоксановых рецепторов, которые находятся на стадии исследования (дальтробан).
1. Антагонисты гликопротеиновых рецепторов (абциксимаб, тирофибан)
2. Средства, блокирующие пуриновые рецепторы тромбоцитов и препятствующие стимулирующему действию на них АДФ (гликопротеиновые рецепторы при этом не активируются) (тиклопидин, клопидогрел)
IV. Средства разного типа действия (дипиридамол, антуран).
Наиболее распространенным в практике антиагрегантом является кислота ацетилсалициловая (аспирин) (см. главы 8; 8.2 и 24). Она является ингибитором циклооксигеназы, вследствие чего нарушается синтез циклических эндопероксидов и их метаболитов тромбоксана и простациклина. Однако циклооксигеназа тромбоцитов более чувствительна, чем аналогичный фермент сосудистой стенки. Поэтому синтез тромбоксана подавляется в большей степени, чем простациклина. Это различие эффекта особенно четко проявляется при использовании препарата в небольших дозах. В результате преобладает антиагрегантный эффект, который может сохраняться несколько дней, что объясняется необратимостью ингибирующего действия кислоты ацетилсалициловой на циклооксигеназу тромбоцитов. Заново циклооксигеназу тромбоциты не синтезируют. Она восполняется только в процессе образования новых тромбоцитов (продолжительность «жизни» тромбоцитов
измеряется 7-10 днями). Вместе с тем циклооксигеназа стенки сосудов восстанавливает свою активность в течение нескольких часов. Поэтому длительность снижения содержания тромбоксана больше, чем простациклина.
Синтезирован новый препарат нитроаспирин, отщепляющий в организме окись азота. Как известно, последняя является одним из эндогенных антиагрегантных соединений. Таким образом, угнетение агрегации тромбоцитов нитроаспирином обусловлено ингибированием циклооксигеназы (что приводит к снижению биосинтеза тромбоксана) и продукцией NO. Отрицательное влияние на слизистую оболочку пищеварительного тракта у нитроаспирина выражено в меньшей степени, чем у кислоты ацетилсалициловой (аспирина). Кроме того, благодаря высвобождению NO препарат оказывает антигипертензивное действие.
Значительный интерес привлекли исследования, направленные на создание веществ, ингибирующих тромбоксансинтазу, т.е. веществ, избирательно снижающих синтез тромбоксана (см. рис. 19.1). Такие средства теоретически должны более направленно и эффективно подавлять агрегацию тромбоцитов. Принципиально эта задача была решена: синтезировали производное имидазола, названное дазоксибеном, которое избирательно блокирует тромбоксансинтазу. Однако ожидания не оправдались, так как монотерапия дазоксибеном оказалась малоэффективной. Связано это, очевидно, с накоплением на фоне его действия проагрегирующих веществ (циклические эндопероксиды), образующихся в циклооксигеназном пути превращения арахидоновой кислоты, которые стимулируют тромбоксановые рецепторы. В практической медицине дазоксибен применяют в сочетании с кислотой ацетилсалициловой. Более перспективны блокаторы тромбоксановых рецепторов тромбоцитов (дальтробан) и особенно препараты, сочетающие такое действие с ингибированием тромбоксансинтазы (ридогрел), однако необходимо более тщательное их изучение.
Приведенные выше препараты снижают агрегацию тромбоцитов за счет угнетения тромбоксановой системы. Вторая возможность заключается в активировании простациклиновой системы. Это можно осуществить путем влияния на соответствующие рецепторы либо за счет повышения активности простациклинсинтазы.
Принцип антиагрегантного действия простациклина рассмотрен выше. Кроме того, препарат вызывает вазодилатацию и снижает артериальное давление. С учетом малой устойчивости (t 1/2 = 3 мин при 37 ?С) его пробовали вводить больным в виде длительной (многочасовой)
внутриартериальной инфузии при сосудистых заболеваниях нижних конечностей. Простациклин вызывал стойкое (в течение 3 дней) улучшение кровообращения мышц и других тканей, устранял ишемические боли и способствовал заживлению трофических язв. Этот эффект связан с локальным угнетением агрегации тромбоцитов и расширением сосудов. Препарат простациклина получил название эпопростенол.
Синтезирован химически более стойкий аналог простациклина карбациклин. Однако в биологической среде он также оказался нестойким. Карбациклин при внутривенной инфузии снижает агрегацию тромбоцитов. В эксперименте было показано, что эффект сохраняется на
время инфузии и не более 10 мин после ее прекращения. Оба вещества в связи с кратковременностью действия малоудобны для практического применения. Желательно создание длительно действующих препаратов, эффективных при разных путях введения. Однако эпопростенол нашел свою область применения: его рекомендуют использовать при проведении гемодиализа (вместо гепарина), так как он уменьшает адгезию тромбоцитов на диализной мембране и не вызывает кровотечений. Препарат применяют также при гемосорбции и экстракорпоральном кровообращении. Кроме того, его используют при легочной гипертензии (сосудорасширяющее + антиагрегантное действие).
Идея создания антиагрегантов, избирательно активирующих синтез эндогенного простациклина, представляет несомненный интерес. Простациклинсинтаза, обеспечивающая этот процесс, содержится в эндотелиальных клетках и отсутствует в тромбоцитах и может быть «мишенью» для действия фармакологических веществ. Однако препараты такого рода пока не получены.
В последние годы большое внимание привлекли вещества, действующие на гликопротеиновые рецепторы (GP IIb/IIIa) тромбоцитов (рис. 19.2). Эти рецепторы играют важнейшую роль в агрегации тромбоцитов. Препараты, которые влияют на их активность, подразделяются на 2 группы. Первая — это конкурентные или неконкурентные блокаторы гликопротеиновых рецепторов (абциксимаб, тирофибан и др.). Вторая группа представлена препаратами, которые препятствуют активирующему действию АДФ на тромбоциты и экспрессии их гликопротеиновых рецепторов (тиклопидин, клопидогрел). В обоих случаях не происходит или уменьшается связывание с гликопротеиновыми рецепторами фибриногена и ряда других факторов, что и лежит в основе антиагрегантного действия указанных веществ.
Блокаторы гликопротеиновых рецепторов по химической структуре относятся к следующим группам:
1. Моноклональные антитела — абциксимаб.
2. Синтетические пептиды — эптифибатид.
3. Синтетические непептидные соединения — тирофибан.
Первым препаратом этой группы, внедренным в медицинскую практику, был абциксимаб (реопро) — неконкурентный блокатор гликопротеиновых рецепторов (IIb/IIIa) тромбоцитов. Он препятствует связыванию с этими рецепторами фибриногена и ряда других соединений. Благодаря этому препарат уменьшает агрегацию тромбоцитов и последующее образование тромбов. Максимальный антиагрегантный эффект наблюдается при связывании не менее 80% гликопротеиновых рецепторов. Препарат обладает также антикоагулянтной активностью.
Абциксимаб является фрагментом специальных моноклональных антител.
Рис. 19.2. Локализация действия антиагрегантов.
Вводят его внутривенно одномоментно или путем инфузии. Связывание с рецепторами происходит быстро (через 5-30 мин). Максимальный эффект развивается примерно через 2 ч. После прекращения введения препарата выраженный эффект продолжается до 1 сут, а остаточные явления блокады гликопротеиновых рецепторов могут сохраняться более 10 дней.
Используют его при хирургических вмешательствах на коронарных сосудах, при стенокардии, инфаркте миокарда. Нередко комбинируют с гепаринами, а также с фибринолитиками.
Из побочных эффектов наиболее часто отмечается повышенная кровоточивость разной локализации. Возможны аллергические реакции, тромбоцитопения, гипотензия, брадикардия, диспепсия и др.
Дальнейшие поиски антагонистов гликопротеиновых рецепторов были направлены на создание препаратов, получаемых путем химического синтеза. Сейчас известен ряд таких антиагрегантов для внутривенного и энтерального введения. Одним из них является циклический пептид эптифибатид (интегрилин). Он специфично связывается с гликопротеиновыми рецепторами IIb/IIIa, препятствуя взаимодействию с ними фибриногена. Вводится внутривенно. Действует быстрее и менее длительно, чем абциксимаб. После прекращения инфузии эффект проходит через 2-8 ч;
1,5-2,5 ч. Около 25% вещества связывается с белками плазмы крови. Частично метаболизируется в печени. 40-50% выделяется почками, в основном в неизмененном виде.
К группе конкурентных блокаторов гликопротеиновых рецепторов относится также непептидное соединение тирофибан (аграстат). Механизм снижения агрегации тромбоцитов и показания к применению аналогичны таковым для абциксимаба.
Препарат вводят внутривенно. Действует он менее продолжительно, чем абциксимаб. После прекращения инфузии агрегация тромбоцитов восстанавливается через 4-8 ч. Метаболизируется в небольшой степени. = примерно 2 ч. Выделяется преимущественно в неизмененном виде почками (65%) и кишечником (25%).
Синтетические препараты также могут вызывать кровоточивость, тромбоцитопению, аллергические реакции.
Вторая группа веществ (тиклопидин, клопидогрел) действует по иному принципу. Непосредственно на гликопротеиновые рецепторы они не влияют. Механизм их антиагрегантного эффекта заключается в том, что они препятствуют стимулирующему действию АДФ на пуриновые рецепторы (P 2Y ) тромбоцитов. При этом тромбоциты и гликопротеиновые рецепторы не активируются, что препятствует взаимодействию последних с фибриногеном.
Тиклопидин (тиклид) обладает выраженной антиагрегантной активностью. Эффективен при энтеральном введении. Действие развивается постепенно и достигает максимума через 3-5 дней. Сам тиклопидин неактивен. В печени он быстро метаболизируется и из него образуются активные соединения, т.е. тиклопидин является пролекарством. Применяют при нестабильной стенокардии для профилактики инфаркта миокарда, для уменьшения частоты тромботических осложнений после операций на сердце и сосудах и др. Побочные эффекты наблюдаются довольно часто. К ним относятся диспепсические явления, кожная сыпь, повышение в крови уровня атерогенных липопротеинов. Иногда возникают лейкопения, агранулоцитоз и панцитопения, поэтому необходим систематический контроль крови. При первых признаках нарушения лейкопоэза препарат следует отменить. Тиклопидин обычно назначают при непереносимости кислоты ацетилсалициловой.
К препаратам группы тиклопидина относится также клопидогрел. Является пролекарством. В печени из него образуется активный метаболит, который и обеспечивает антиагрегантный эффект. Он избирательно и необратимо блокирует рецепторы, с которыми взаимодействует АДФ, и аналогично тиклопидину устраняет активацию гликопротеиновых рецепторов GP IIb/IIIa. В результате нарушается агрегация тромбоцитов.
Препарат вводят внутрь один раз в сутки. Всасывается быстро, но не полностью (около 50%). Максимальная концентрация в крови накапливается примерно через 1 ч. Большая часть вещества и метаболитов связывается с белками плазмы
крови. Выделяются они почками и кишечником. t 1/2 метаболита
8 ч. При ежедневном введении препарата максимальный антиагрегантный эффект (угнетение на 40-60%) ‘развивается через 3-7 дней.
Переносится препарат относительно хорошо. По сравнению с тиклопидином реже возникают побочные эффекты со стороны кожных покровов (различные сыпи), пищеварительного тракта (кровотечения), состава периферической крови (нейтропения). Реже, чем кислота ацетилсалициловая, вызывает желудочнокишечные кровотечения и изъязвление слизистой оболочки, однако чаще отмечаются диарея и кожные высыпания.
Группа препаратов разного типа действия включает дипиридамол и антуран.
Дипиридамол (курантил) известен в качестве коронарорасширяющего средства (см. главу 14.3). Вместе с тем он обладает некоторой антиагрегантной активностью. Механизм его действия недостаточно изучен. Известно, что он угнетает фосфодиэстеразу и значительно повышает содержание в тромбоцитах цАМФ. Кроме того, он потенцирует действие аденозина, который тормозит агрегацию тромбоцитов и обладает сосудорасширяющим эффектом. Последнее связано с тем, что дипиридамол угнетает захват и метаболизм аденозина эритроцитами и эндотелиальными клетками. Кроме того, он потенцирует действие простациклина. Из побочных эффектов чаще всего возникают головная боль, диспепсические нарушения, кожная сыпь. Обычно дипиридамол применяют в сочетании с антикоагулянтами непрямого действия или с кислотой ацетилсалициловой.
Препарат антуран (сульфинпиразон) является противоподагрическим средством (см. главу 25). Наряду с этим он подавляет адгезию тромбоцитов 1 и обладает антиагрегантной активностью. Возможно, последнее связано с угнетением циклооксигеназы и(или) действием на мембрану тромбоцитов, а также снижением высвобождения АДФ и серотонина, способствующих агрегации тромбоцитов. Эффективность препарата небольшая.
19.1.2. СРЕДСТВА, ПОНИЖАЮЩИЕ СВЕРТЫВАНИЕ КРОВИ (АНТИКОАГУЛЯНТЫ)
Антикоагулянты могут влиять на разные этапы свертывания крови. По направленности действия они относятся к 2 основным группам.
1. Антикоагулянты прямого действия (вещества, влияющие на факторы свертывания непосредственно в крови)
Гепарин Фраксипарин Эноксапарин Лепирудин
2. Антикоагулянты непрямого действия (вещества, угнетающие синтез факторов свертывания крови — протромбина и др. — в печени)
Неодикумарин Синкумар Варфарин Фенилин Направленность их действия отражена на схеме
К антикоагулянтам прямого действия относится гепарин — естественное противосвертывающее вещество, образующееся в организме тучными клетками. Особенно большие количества гепарина содержатся в печени и легких 2 . По химическому строению является мукополисахаридом. Его молекулярная масса равна 15 000-20 000. Содержит в своей молекуле остатки серной кислоты, в связи с чем обладает выраженной кислотностью. В растворе несет на себе сильный отрицательный заряд, который способствует взаимодействию гепарина с белками, участвующими в свертывании крови.
1 Для уменьшения адгезии тромбоцитов можно использовать декстран.
2 Лекарственный препарат гепарина получают в основном из легких и кишечника убойного скота.
Схема 19.1. Направленность действия веществ, влияющих на свертываемость крови и процесс фибринолиза.
Минус — угнетающее действие, плюс — стимулирующее.
Гепарин расценивается как кофактор антитромбина III. В плазме крови он активирует последний (и, очевидно, антитромбин II), ускоряя его противосвертывающее действие. При
этом нейтрализуется ряд факторов, активирующих свертывание крови (ХПа, калликреин, ХIа, Ха, ХIIIа). Нарушается переход протромбина в тромбин. Кроме того, ингибируется тромбин
Поскольку гепарин относится к антикоагулянтам прямого действия, он активен не только в условиях целостного организма, но и in vitro. В больших дозах гепарин тормозит агрегацию тромбоцитов.
Гепарин эффективен при парентеральном введении. Наиболее часто его применяют внутривенно. Действие наступает быстро (при внутривенном введении сразу же после инъекции) и в зависимости от дозы продолжается от 2 до 6 ч. Гепарин инактивируется в печени ферментом гепариназой.
Гепарин выпускают также для наружного применения при флебитах, тромбофлебитах, варикозных язвах конечностей, подкожных гематомах. Один из таких препаратов называется лиотон 1000 (гепарин натрий в виде геля).
Помимо основного противосвертывающего действия, у гепарина отмечена способность понижать содержание в крови липидов. Считается, что это происходит за счет высвобождения из тканей липопротеинлипазы. Последняя гидролизует сорбированные на эндотелии триглицериды липопротеинов с высвобождением свободных жирных кислот, которые поступают в ткани.
Дозируют гепарин в единицах действия — ЕД (1 мг = 130 ЕД). Об эффективности препарата судят по свертываемости крови.
Создана новая группа антикоагулянтов — низкомолекулярные гепарины — фраксипарин (нандропарин кальций) и др. Они обладают выраженной антиагрегантной и антикоагулянтной активностью. Снижение свертываемости крови под влиянием низкомолекулярных гепаринов связано с тем, что они усиливают угнетающее действие антитромбина III на фактор Ха. Последний необходим для перехода протромбина в тромбин. В отличие от гепарина его низкомолекулярные
аналоги не оказывают ингибирующего влияния на тромбин. В связи с тем, что эти препараты мало связываются с белками плазмы, их биодоступность выше, чем у гепарина. Выводятся они из организма медленно. Действуют более продолжительно, чем гепарин. Вводят их подкожно 1-2 раза в сутки.
К этой группе препаратов относится также эноксапарин.
Антагонистом гепарина является протамина сульфат (выделен из спермы рыб). Он имеет свойства основания и несет на себе положительный заряд. Взаимодействуя с гепарином, инактивирует его, приводя к образованию нерастворимого комплекса. Вводят протамина сульфат внутривенно; 1 мг его нейтрализует 100 ЕД гепарина. Протамина сульфат является антагонистом и низкомолекулярных гепаринов.
Представляет интерес гирудин, продуцируемый медицинскими пиявками. Он состоит из 65 аминокислот. Создано рекомбинантное производное, применяемое в качестве активного антикоагулянта прямого действия, — лепирудин (рефлудан). Гирудин инактивирует тромбин; эффект его не зависит от антитромбина III. Вводят препарат внутривенно. Действует коротко. t 1/2
1,3 ч. При патологии почек может накапливаться в организме и вызывать кровотечение. Антагонистов нет.
За последние годы большое внимание было уделено синтезу прямых ингибиторов тромбина. Было получено производное гирудина — бивалирудин. К числу более простых по химической структуре соединений с низкой молекулярной массой относится мелагатран и пролекарство ксимелагатран, из которого в организме образуется мелагатран (см. табл. 19.1). Оба препарата являются прямыми обратимыми избирательными ингибиторами тромбина. Они препятствуют образованию и действию тромбина. Эти препараты эффективно ингибируют как тромбин плазмы, так и тромбин связанный с фибрином. Продолжительность действия — 3-5 ч. Имеют значительную терапевтическую широту. Легко дозируются и не требуют мониторирования свертываемости крови. Мелагатран вводят подкожно, так как его биодоступность при введении внутрь низкая (
5%). Для энтерального введения используют более липофильное пролекарство ксимелагатран (биодоступность
20%). Препараты мало взаимодействуют с другими веществами. Рекомендованы для лечения артериальных и венозных тромбозов. Препараты проходят широкие клинические исследования.
К антикоагулянтам прямого действия может быть отнесен и натрия гидроцитрат. Механизм его противосвертывающего действия заключается в связывании ионов кальция (образуется кальция цитрат), необходимых для превращения протромбина в тромбин. Используется натрия гидроцитрат (4-5%) для стабилизации крови при консервации.
Антикоагулянты непрямого действия включают 2 химические группы веществ:
а) производные 4-оксикумарина — неодикумарин, синкумар, варфарин;
б) производное индандиона — фенилин.
Производные 4-оксикумарина и индандиона условно обозначают антагонистами витамина К 1 . Принцип их действия заключается в том, что они ингибируют редуктазу эпоксида витамина К и препятствуют восстановлению К 1 -эпоксида в активную форму витамина К, что блокирует синтез факторов II, VII, IX, X (см. рис. 19.3). Таким образом, они угнетают в печени зависимый от витамина К синтез протромбина, а также проконвертина и ряда других факторов (содержание этих факторов в крови понижается). В отличие от гепарина антикоагулянты непрямого действия эффективны только в условиях целостного организма; in vitro
Таблица 19.1. Сравнительная оценка ряда антикоагулянтов
они не влияют на свертываемость крови. Большим преимуществом данной группы антикоагулянтов является их активность при энтеральном применении (табл. 19.2). Все препараты характеризуются значительным латентным периодом и постепенным нарастанием эффекта. Так, максимальное снижение свертываемости крови при их назначении развивается через 1-2 дня и позже, общая продолжительность действия до 2-4 дней. Все эти вещества кумулируют.
Эффективность непрямых антикоагулянтов контролируется по протромбиновому времени. Кроме того, проводятся анализы мочи; появление гематурии является одним из признаков передозировки препаратов.
Побочные эффекты 4-оксикумаринов и производных индандиона сходны. Чаще всего это кровотечения, кровоизлияния, диспепсические расстройства, угнетение функции печени, аллергические реакции.
источник
Помимо простациклина, агрегацию понижают простагландины Е 1 и D, окись азота (NO), гепарин, АМФ, аденозин, антагонисты серотонина и др.
Для практических целей большое значение имеют средства, препятствующие агрегации тромбоцитов. Действуют они в следующих направлениях:
I. Угнетение активности тромбоксановой системы
1. Снижение синтеза тромбоксана
а. Ингибиторы циклооксигеназы (кислота ацетилсалициловая)
б. Ингибиторы тромбоксансинтетазы (дазоксибен)
2. Блок тромбоксановых рецепторов 1
3. Вещества смешанного действия (1б + 2; ридогрел)
II. Повышение активности простациклиновой системы
1. Средства, стимулирующие простациклиновые рецепторы (эпопростенол)
III. Средства, угнетающие связывание фибриногена с тромбоцитарными гликопротеиновыми рецепторами (GP IIb/IIIа)
1 Получен ряд блокаторов тромбоксановых рецепторов, которые находятся на стадии исследования (дальтробан).
1. Антагонисты гликопротеиновых рецепторов (абциксимаб, тирофибан)
2. Средства, блокирующие пуриновые рецепторы тромбоцитов и препятствующие стимулирующему действию на них АДФ (гликопротеиновые рецепторы при этом не активируются) (тиклопидин, клопидогрел)
IV. Средства разного типа действия (дипиридамол, антуран).
Наиболее распространенным в практике антиагрегантом является кислота ацетилсалициловая (аспирин) (см. главы 8; 8.2 и 24). Она является ингибитором циклооксигеназы, вследствие чего нарушается синтез циклических эндопероксидов и их метаболитов тромбоксана и простациклина. Однако циклооксигеназа тромбоцитов более чувствительна, чем аналогичный фермент сосудистой стенки. Поэтому синтез тромбоксана подавляется в большей степени, чем простациклина. Это различие эффекта особенно четко проявляется при использовании препарата в небольших дозах. В результате преобладает антиагрегантный эффект, который может сохраняться несколько дней, что объясняется необратимостью ингибирующего действия кислоты ацетилсалициловой на циклооксигеназу тромбоцитов. Заново циклооксигеназу тромбоциты не синтезируют. Она восполняется только в процессе образования новых тромбоцитов (продолжительность «жизни» тромбоцитов
измеряется 7-10 днями). Вместе с тем циклооксигеназа стенки сосудов восстанавливает свою активность в течение нескольких часов. Поэтому длительность снижения содержания тромбоксана больше, чем простациклина.
Синтезирован новый препарат нитроаспирин, отщепляющий в организме окись азота. Как известно, последняя является одним из эндогенных антиагрегантных соединений. Таким образом, угнетение агрегации тромбоцитов нитроаспирином обусловлено ингибированием циклооксигеназы (что приводит к снижению биосинтеза тромбоксана) и продукцией NO. Отрицательное влияние на слизистую оболочку пищеварительного тракта у нитроаспирина выражено в меньшей степени, чем у кислоты ацетилсалициловой (аспирина). Кроме того, благодаря высвобождению NO препарат оказывает антигипертензивное действие.
Значительный интерес привлекли исследования, направленные на создание веществ, ингибирующих тромбоксансинтазу, т.е. веществ, избирательно снижающих синтез тромбоксана (см. рис. 19.1). Такие средства теоретически должны более направленно и эффективно подавлять агрегацию тромбоцитов. Принципиально эта задача была решена: синтезировали производное имидазола, названное дазоксибеном, которое избирательно блокирует тромбоксансинтазу. Однако ожидания не оправдались, так как монотерапия дазоксибеном оказалась малоэффективной. Связано это, очевидно, с накоплением на фоне его действия проагрегирующих веществ (циклические эндопероксиды), образующихся в циклооксигеназном пути превращения арахидоновой кислоты, которые стимулируют тромбоксановые рецепторы. В практической медицине дазоксибен применяют в сочетании с кислотой ацетилсалициловой. Более перспективны блокаторы тромбоксановых рецепторов тромбоцитов (дальтробан) и особенно препараты, сочетающие такое действие с ингибированием тромбоксансинтазы (ридогрел), однако необходимо более тщательное их изучение.
Приведенные выше препараты снижают агрегацию тромбоцитов за счет угнетения тромбоксановой системы. Вторая возможность заключается в активировании простациклиновой системы. Это можно осуществить путем влияния на соответствующие рецепторы либо за счет повышения активности простациклинсинтазы.
Принцип антиагрегантного действия простациклина рассмотрен выше. Кроме того, препарат вызывает вазодилатацию и снижает артериальное давление. С учетом малой устойчивости (t 1/2 = 3 мин при 37 ?С) его пробовали вводить больным в виде длительной (многочасовой)
внутриартериальной инфузии при сосудистых заболеваниях нижних конечностей. Простациклин вызывал стойкое (в течение 3 дней) улучшение кровообращения мышц и других тканей, устранял ишемические боли и способствовал заживлению трофических язв. Этот эффект связан с локальным угнетением агрегации тромбоцитов и расширением сосудов. Препарат простациклина получил название эпопростенол.
Синтезирован химически более стойкий аналог простациклина карбациклин. Однако в биологической среде он также оказался нестойким. Карбациклин при внутривенной инфузии снижает агрегацию тромбоцитов. В эксперименте было показано, что эффект сохраняется на
время инфузии и не более 10 мин после ее прекращения. Оба вещества в связи с кратковременностью действия малоудобны для практического применения. Желательно создание длительно действующих препаратов, эффективных при разных путях введения. Однако эпопростенол нашел свою область применения: его рекомендуют использовать при проведении гемодиализа (вместо гепарина), так как он уменьшает адгезию тромбоцитов на диализной мембране и не вызывает кровотечений. Препарат применяют также при гемосорбции и экстракорпоральном кровообращении. Кроме того, его используют при легочной гипертензии (сосудорасширяющее + антиагрегантное действие).
Идея создания антиагрегантов, избирательно активирующих синтез эндогенного простациклина, представляет несомненный интерес. Простациклинсинтаза, обеспечивающая этот процесс, содержится в эндотелиальных клетках и отсутствует в тромбоцитах и может быть «мишенью» для действия фармакологических веществ. Однако препараты такого рода пока не получены.
В последние годы большое внимание привлекли вещества, действующие на гликопротеиновые рецепторы (GP IIb/IIIa) тромбоцитов (рис. 19.2). Эти рецепторы играют важнейшую роль в агрегации тромбоцитов. Препараты, которые влияют на их активность, подразделяются на 2 группы. Первая — это конкурентные или неконкурентные блокаторы гликопротеиновых рецепторов (абциксимаб, тирофибан и др.). Вторая группа представлена препаратами, которые препятствуют активирующему действию АДФ на тромбоциты и экспрессии их гликопротеиновых рецепторов (тиклопидин, клопидогрел). В обоих случаях не происходит или уменьшается связывание с гликопротеиновыми рецепторами фибриногена и ряда других факторов, что и лежит в основе антиагрегантного действия указанных веществ.
Блокаторы гликопротеиновых рецепторов по химической структуре относятся к следующим группам:
1. Моноклональные антитела — абциксимаб.
2. Синтетические пептиды — эптифибатид.
3. Синтетические непептидные соединения — тирофибан.
Первым препаратом этой группы, внедренным в медицинскую практику, был абциксимаб (реопро) — неконкурентный блокатор гликопротеиновых рецепторов (IIb/IIIa) тромбоцитов. Он препятствует связыванию с этими рецепторами фибриногена и ряда других соединений. Благодаря этому препарат уменьшает агрегацию тромбоцитов и последующее образование тромбов. Максимальный антиагрегантный эффект наблюдается при связывании не менее 80% гликопротеиновых рецепторов. Препарат обладает также антикоагулянтной активностью.
Абциксимаб является фрагментом специальных моноклональных антител.
Рис. 19.2. Локализация действия антиагрегантов.
Вводят его внутривенно одномоментно или путем инфузии. Связывание с рецепторами происходит быстро (через 5-30 мин). Максимальный эффект развивается примерно через 2 ч. После прекращения введения препарата выраженный эффект продолжается до 1 сут, а остаточные явления блокады гликопротеиновых рецепторов могут сохраняться более 10 дней.
Используют его при хирургических вмешательствах на коронарных сосудах, при стенокардии, инфаркте миокарда. Нередко комбинируют с гепаринами, а также с фибринолитиками.
Из побочных эффектов наиболее часто отмечается повышенная кровоточивость разной локализации. Возможны аллергические реакции, тромбоцитопения, гипотензия, брадикардия, диспепсия и др.
Дальнейшие поиски антагонистов гликопротеиновых рецепторов были направлены на создание препаратов, получаемых путем химического синтеза. Сейчас известен ряд таких антиагрегантов для внутривенного и энтерального введения. Одним из них является циклический пептид эптифибатид (интегрилин). Он специфично связывается с гликопротеиновыми рецепторами IIb/IIIa, препятствуя взаимодействию с ними фибриногена. Вводится внутривенно. Действует быстрее и менее длительно, чем абциксимаб. После прекращения инфузии эффект проходит через 2-8 ч;
1,5-2,5 ч. Около 25% вещества связывается с белками плазмы крови. Частично метаболизируется в печени. 40-50% выделяется почками, в основном в неизмененном виде.
К группе конкурентных блокаторов гликопротеиновых рецепторов относится также непептидное соединение тирофибан (аграстат). Механизм снижения агрегации тромбоцитов и показания к применению аналогичны таковым для абциксимаба.
Препарат вводят внутривенно. Действует он менее продолжительно, чем абциксимаб. После прекращения инфузии агрегация тромбоцитов восстанавливается через 4-8 ч. Метаболизируется в небольшой степени. = примерно 2 ч. Выделяется преимущественно в неизмененном виде почками (65%) и кишечником (25%).
Синтетические препараты также могут вызывать кровоточивость, тромбоцитопению, аллергические реакции.
Вторая группа веществ (тиклопидин, клопидогрел) действует по иному принципу. Непосредственно на гликопротеиновые рецепторы они не влияют. Механизм их антиагрегантного эффекта заключается в том, что они препятствуют стимулирующему действию АДФ на пуриновые рецепторы (P 2Y ) тромбоцитов. При этом тромбоциты и гликопротеиновые рецепторы не активируются, что препятствует взаимодействию последних с фибриногеном.
Тиклопидин (тиклид) обладает выраженной антиагрегантной активностью. Эффективен при энтеральном введении. Действие развивается постепенно и достигает максимума через 3-5 дней. Сам тиклопидин неактивен. В печени он быстро метаболизируется и из него образуются активные соединения, т.е. тиклопидин является пролекарством. Применяют при нестабильной стенокардии для профилактики инфаркта миокарда, для уменьшения частоты тромботических осложнений после операций на сердце и сосудах и др. Побочные эффекты наблюдаются довольно часто. К ним относятся диспепсические явления, кожная сыпь, повышение в крови уровня атерогенных липопротеинов. Иногда возникают лейкопения, агранулоцитоз и панцитопения, поэтому необходим систематический контроль крови. При первых признаках нарушения лейкопоэза препарат следует отменить. Тиклопидин обычно назначают при непереносимости кислоты ацетилсалициловой.
К препаратам группы тиклопидина относится также клопидогрел. Является пролекарством. В печени из него образуется активный метаболит, который и обеспечивает антиагрегантный эффект. Он избирательно и необратимо блокирует рецепторы, с которыми взаимодействует АДФ, и аналогично тиклопидину устраняет активацию гликопротеиновых рецепторов GP IIb/IIIa. В результате нарушается агрегация тромбоцитов.
Препарат вводят внутрь один раз в сутки. Всасывается быстро, но не полностью (около 50%). Максимальная концентрация в крови накапливается примерно через 1 ч. Большая часть вещества и метаболитов связывается с белками плазмы
крови. Выделяются они почками и кишечником. t 1/2 метаболита
8 ч. При ежедневном введении препарата максимальный антиагрегантный эффект (угнетение на 40-60%) ‘развивается через 3-7 дней.
Переносится препарат относительно хорошо. По сравнению с тиклопидином реже возникают побочные эффекты со стороны кожных покровов (различные сыпи), пищеварительного тракта (кровотечения), состава периферической крови (нейтропения). Реже, чем кислота ацетилсалициловая, вызывает желудочнокишечные кровотечения и изъязвление слизистой оболочки, однако чаще отмечаются диарея и кожные высыпания.
Группа препаратов разного типа действия включает дипиридамол и антуран.
Дипиридамол (курантил) известен в качестве коронарорасширяющего средства (см. главу 14.3). Вместе с тем он обладает некоторой антиагрегантной активностью. Механизм его действия недостаточно изучен. Известно, что он угнетает фосфодиэстеразу и значительно повышает содержание в тромбоцитах цАМФ. Кроме того, он потенцирует действие аденозина, который тормозит агрегацию тромбоцитов и обладает сосудорасширяющим эффектом. Последнее связано с тем, что дипиридамол угнетает захват и метаболизм аденозина эритроцитами и эндотелиальными клетками. Кроме того, он потенцирует действие простациклина. Из побочных эффектов чаще всего возникают головная боль, диспепсические нарушения, кожная сыпь. Обычно дипиридамол применяют в сочетании с антикоагулянтами непрямого действия или с кислотой ацетилсалициловой.
Препарат антуран (сульфинпиразон) является противоподагрическим средством (см. главу 25). Наряду с этим он подавляет адгезию тромбоцитов 1 и обладает антиагрегантной активностью. Возможно, последнее связано с угнетением циклооксигеназы и(или) действием на мембрану тромбоцитов, а также снижением высвобождения АДФ и серотонина, способствующих агрегации тромбоцитов. Эффективность препарата небольшая.
19.1.2. СРЕДСТВА, ПОНИЖАЮЩИЕ СВЕРТЫВАНИЕ КРОВИ (АНТИКОАГУЛЯНТЫ)
Антикоагулянты могут влиять на разные этапы свертывания крови. По направленности действия они относятся к 2 основным группам.
1. Антикоагулянты прямого действия (вещества, влияющие на факторы свертывания непосредственно в крови)
Гепарин Фраксипарин Эноксапарин Лепирудин
2. Антикоагулянты непрямого действия (вещества, угнетающие синтез факторов свертывания крови — протромбина и др. — в печени)
Неодикумарин Синкумар Варфарин Фенилин Направленность их действия отражена на схеме
К антикоагулянтам прямого действия относится гепарин — естественное противосвертывающее вещество, образующееся в организме тучными клетками. Особенно большие количества гепарина содержатся в печени и легких 2 . По химическому строению является мукополисахаридом. Его молекулярная масса равна 15 000-20 000. Содержит в своей молекуле остатки серной кислоты, в связи с чем обладает выраженной кислотностью. В растворе несет на себе сильный отрицательный заряд, который способствует взаимодействию гепарина с белками, участвующими в свертывании крови.
1 Для уменьшения адгезии тромбоцитов можно использовать декстран.
2 Лекарственный препарат гепарина получают в основном из легких и кишечника убойного скота.
Схема 19.1. Направленность действия веществ, влияющих на свертываемость крови и процесс фибринолиза.
Минус — угнетающее действие, плюс — стимулирующее.
Гепарин расценивается как кофактор антитромбина III. В плазме крови он активирует последний (и, очевидно, антитромбин II), ускоряя его противосвертывающее действие. При
этом нейтрализуется ряд факторов, активирующих свертывание крови (ХПа, калликреин, ХIа, Ха, ХIIIа). Нарушается переход протромбина в тромбин. Кроме того, ингибируется тромбин
Поскольку гепарин относится к антикоагулянтам прямого действия, он активен не только в условиях целостного организма, но и in vitro. В больших дозах гепарин тормозит агрегацию тромбоцитов.
Гепарин эффективен при парентеральном введении. Наиболее часто его применяют внутривенно. Действие наступает быстро (при внутривенном введении сразу же после инъекции) и в зависимости от дозы продолжается от 2 до 6 ч. Гепарин инактивируется в печени ферментом гепариназой.
Гепарин выпускают также для наружного применения при флебитах, тромбофлебитах, варикозных язвах конечностей, подкожных гематомах. Один из таких препаратов называется лиотон 1000 (гепарин натрий в виде геля).
Помимо основного противосвертывающего действия, у гепарина отмечена способность понижать содержание в крови липидов. Считается, что это происходит за счет высвобождения из тканей липопротеинлипазы. Последняя гидролизует сорбированные на эндотелии триглицериды липопротеинов с высвобождением свободных жирных кислот, которые поступают в ткани.
Дозируют гепарин в единицах действия — ЕД (1 мг = 130 ЕД). Об эффективности препарата судят по свертываемости крови.
Создана новая группа антикоагулянтов — низкомолекулярные гепарины — фраксипарин (нандропарин кальций) и др. Они обладают выраженной антиагрегантной и антикоагулянтной активностью. Снижение свертываемости крови под влиянием низкомолекулярных гепаринов связано с тем, что они усиливают угнетающее действие антитромбина III на фактор Ха. Последний необходим для перехода протромбина в тромбин. В отличие от гепарина его низкомолекулярные
аналоги не оказывают ингибирующего влияния на тромбин. В связи с тем, что эти препараты мало связываются с белками плазмы, их биодоступность выше, чем у гепарина. Выводятся они из организма медленно. Действуют более продолжительно, чем гепарин. Вводят их подкожно 1-2 раза в сутки.
К этой группе препаратов относится также эноксапарин.
Антагонистом гепарина является протамина сульфат (выделен из спермы рыб). Он имеет свойства основания и несет на себе положительный заряд. Взаимодействуя с гепарином, инактивирует его, приводя к образованию нерастворимого комплекса. Вводят протамина сульфат внутривенно; 1 мг его нейтрализует 100 ЕД гепарина. Протамина сульфат является антагонистом и низкомолекулярных гепаринов.
Представляет интерес гирудин, продуцируемый медицинскими пиявками. Он состоит из 65 аминокислот. Создано рекомбинантное производное, применяемое в качестве активного антикоагулянта прямого действия, — лепирудин (рефлудан). Гирудин инактивирует тромбин; эффект его не зависит от антитромбина III. Вводят препарат внутривенно. Действует коротко. t 1/2
1,3 ч. При патологии почек может накапливаться в организме и вызывать кровотечение. Антагонистов нет.
За последние годы большое внимание было уделено синтезу прямых ингибиторов тромбина. Было получено производное гирудина — бивалирудин. К числу более простых по химической структуре соединений с низкой молекулярной массой относится мелагатран и пролекарство ксимелагатран, из которого в организме образуется мелагатран (см. табл. 19.1). Оба препарата являются прямыми обратимыми избирательными ингибиторами тромбина. Они препятствуют образованию и действию тромбина. Эти препараты эффективно ингибируют как тромбин плазмы, так и тромбин связанный с фибрином. Продолжительность действия — 3-5 ч. Имеют значительную терапевтическую широту. Легко дозируются и не требуют мониторирования свертываемости крови. Мелагатран вводят подкожно, так как его биодоступность при введении внутрь низкая (
5%). Для энтерального введения используют более липофильное пролекарство ксимелагатран (биодоступность
20%). Препараты мало взаимодействуют с другими веществами. Рекомендованы для лечения артериальных и венозных тромбозов. Препараты проходят широкие клинические исследования.
К антикоагулянтам прямого действия может быть отнесен и натрия гидроцитрат. Механизм его противосвертывающего действия заключается в связывании ионов кальция (образуется кальция цитрат), необходимых для превращения протромбина в тромбин. Используется натрия гидроцитрат (4-5%) для стабилизации крови при консервации.
Антикоагулянты непрямого действия включают 2 химические группы веществ:
а) производные 4-оксикумарина — неодикумарин, синкумар, варфарин;
б) производное индандиона — фенилин.
Производные 4-оксикумарина и индандиона условно обозначают антагонистами витамина К 1 . Принцип их действия заключается в том, что они ингибируют редуктазу эпоксида витамина К и препятствуют восстановлению К 1 -эпоксида в активную форму витамина К, что блокирует синтез факторов II, VII, IX, X (см. рис. 19.3). Таким образом, они угнетают в печени зависимый от витамина К синтез протромбина, а также проконвертина и ряда других факторов (содержание этих факторов в крови понижается). В отличие от гепарина антикоагулянты непрямого действия эффективны только в условиях целостного организма; in vitro
Таблица 19.1. Сравнительная оценка ряда антикоагулянтов
они не влияют на свертываемость крови. Большим преимуществом данной группы антикоагулянтов является их активность при энтеральном применении (табл. 19.2). Все препараты характеризуются значительным латентным периодом и постепенным нарастанием эффекта. Так, максимальное снижение свертываемости крови при их назначении развивается через 1-2 дня и позже, общая продолжительность действия до 2-4 дней. Все эти вещества кумулируют.
Эффективность непрямых антикоагулянтов контролируется по протромбиновому времени. Кроме того, проводятся анализы мочи; появление гематурии является одним из признаков передозировки препаратов.
Побочные эффекты 4-оксикумаринов и производных индандиона сходны. Чаще всего это кровотечения, кровоизлияния, диспепсические расстройства, угнетение функции печени, аллергические реакции.
источник
